Como podemos ajudar?
Veja o que o CID Grupo
oferece aos seus pacientes
O CID Grupo atua há mais de 40 anos na área de assistência médica tendo como focos principais a Investigação Diagnóstica e Terapêutica.

Certificado Internacional de Qualidade
Terapia Assistida
Nosso Centro de Terapia Assistida foi criado em 2006 para atender a pacientes que necessitam de tratamento com medicamentos intravenosos, subcutâneos e intramusculares em regime de “day clinic”.
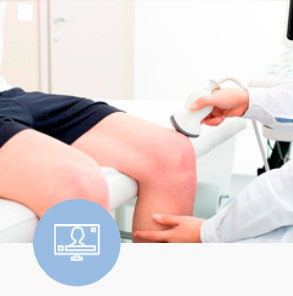
Exame Articular por Imagem
Ultrassonografia Articular
CID mais uma vez tornou-se pioneiro ao oferecer à classe médica os protocolos internacionais de avaliação articular por Ultrassonografia com “Power-Doppler”.
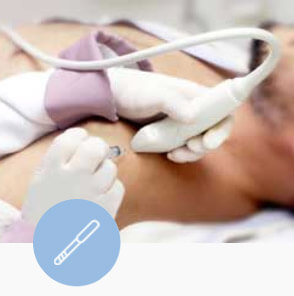
Procedimento Guiado por Ultrassonografia
Infiltração Articular Guiada
Com mais esta prestação de serviços o CID amplia sua área de atuação, oferecendo a classe médica uma importante ferramenta terapêutica utilizada na prática Reumatológica e Ortopédica para o tratamento de doenças musculoesqueléticas.

Mais de 40 anos de experiência
Consultas
Atuamos há mais de 40 anos na área de assistência médica tendo como foco principal a Investigação Diagnóstica. Nossa equipe de profissionais é formada, exclusivamente, por especialistas em suas respectivas áreas de atuação. Atendimento totalmente informatizado. Unidades em Botafogo e na Barra da Tijuca.